
骨关节炎(Osteoarthritis,OA)是一种常见的慢性关节疾病,是导致慢性疼痛和残疾的重要原因之一。其中,膝盖是受 OA 影响最为严重的关节,全球近4/5的OA病例都发生在膝关节。
典型的骨关节炎(Osteoarthritis,OA)症状包括关节疼痛、肿胀、僵硬和活动受限。疼痛通常在活动后加剧,而休息时会缓解。患者可能感到关节发热,甚至听到关节摩擦的声音。随着疾病的进展,节周围的肌肉也可能变得萎缩,严重影响患者的生活质量。
目前临床治疗OA的主要方法有基础治疗、药物治疗和手术治疗,但这些仅能减轻疼痛,在一定程度上改善症状、延缓病情和矫正畸形。然而,对于骨关节炎患者而言,关节软骨的进行性退变并不能完全延缓,患者最终可能面临昂贵的膝关节置换术。鲜有令人满意的改善关节内稳态和延缓OA进展的策略。
因而,迫切需要探索一种治疗骨关节炎的新方法,以预防其发作并减缓疾病进展。随着近年干细胞学研究的深入,应用间充质干细胞移植治疗软骨损害的方法已成为国内外学者认同的研究热点和发展趋势。
干细胞,作为一类具有自我复制更新、多向分化、旁分泌效应和归巢潜能的原始细胞,具有转化为人体中各种细胞的能力,包括骨细胞、软骨细胞和关节滑膜细胞等。
间充质干细胞(MSCs)被视作膝骨关节炎潜力治疗法的原因有三个:
首先,MSCs是多能干细胞,具有分化为成骨细胞、脂肪细胞和软骨细胞的多向分化能力。
其次,MSCs可以调节受损区域炎症,依托着强大的旁分泌效应,MSCs能通过抑制炎症细胞增殖、减少促炎因子(IL-1和IL-6),使M1巨噬细胞极化为抗炎M2表型,以及通过表达可溶性TNF受体-1(sTNFR1)抑制TNFα来直接调节炎症。而炎症细胞因子的减少/抑制会导致神经生长因子的表达减少,从而抑制伤害性致敏,改善疼痛。
最后,MSCs的旁分泌作用还分泌了一众营养细胞因子,包括转化生长因子(TGFβ1),可能实现局部组织修复。
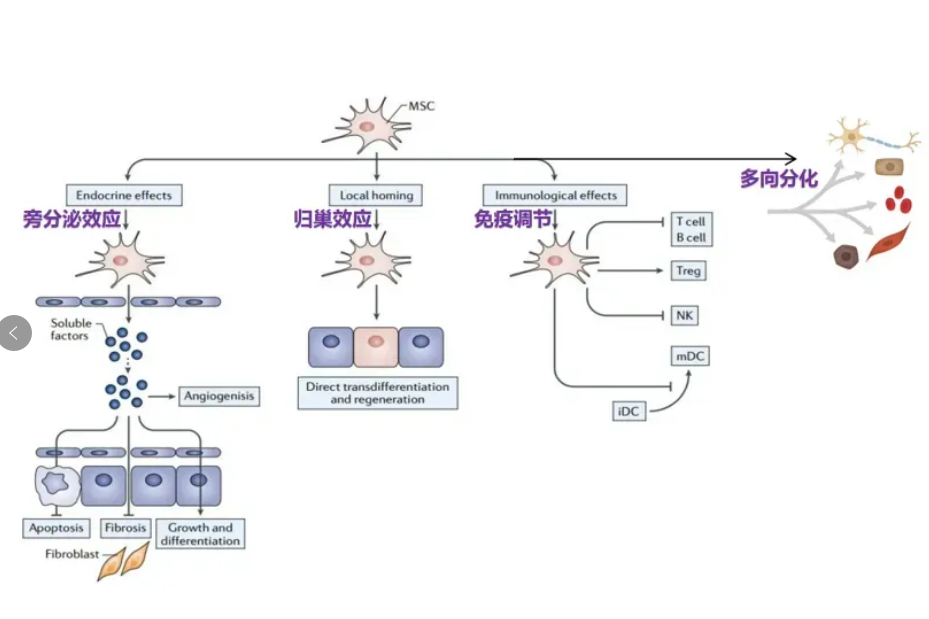
△干细胞的应用机制
这些潜能激发了墨尔本干细胞中心研究小组的兴趣。经过漫长的筹备,他们决定开展一项双盲、安慰剂对照、随机 I/IIa 期研究,旨在评估递增剂量下,MSCs治疗制剂的安全性和初步疗效。 值得一提的是,研究中使用的MSCs并非取自患者本身,而是同种异体MSCs,研究者给出的关键理由是,MSCs几乎不表达免疫相关表面标志物,这意味着,即使异体使用,也不会有排斥反应。因此,相较于要经历繁琐外科手术过程获得且成本高昂的自体MSCs,同种异体MSCs更具有作为“现成”疗法的潜力。
实验一共纳入了40名中度膝骨关节炎患者,他们的年龄在18-65岁之间,所有受试者都尝过初级保守治疗,在接受治疗前一周他们的平均疼痛评分≥5。 患者们被平均分配到四个递增剂量(剂量组:10、20、50、100×106个细胞)队列当中,并以4:1的比例随机分配接受单次关节腔内MSCs注射或安慰剂。 主要疗效目标是评估单剂量注射对12个月膝关节疼痛(疼痛评分降低2分或以上)和功能(骨关节炎结果评分增加8分或以上)的影响。次要目标是确定从基线到第12个月后患者报告的结果测量和膝关节结构变化。
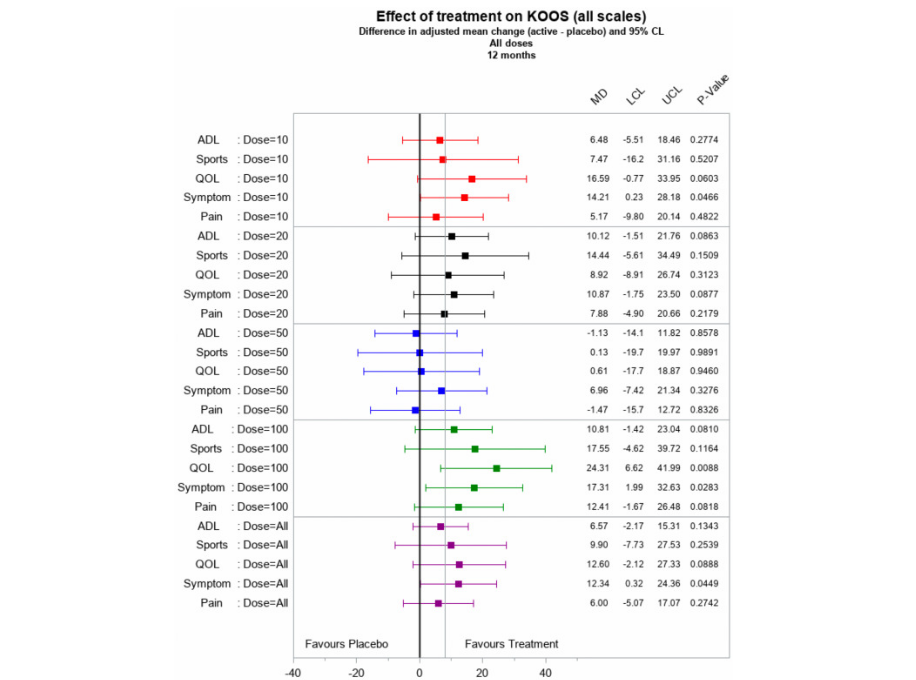
△在第12个月通过膝关节损伤和骨关节炎结果评分(KOOS)分量表测量治疗效果
结果显示:全程未出现严重不良反应事件,而无论是高剂量还是低剂量,MSCs的治疗效果均优于安慰剂组,患者中有75%报告疼痛减轻与功能改善,达到了疗效终点。 在疾病改善定量评估中,该疗法也在改善软骨体积和质量方面显示出积极的作用。综合来看,或提示MSCs疗法有延迟或预防TKR手术(人工全膝置换术)的潜能。
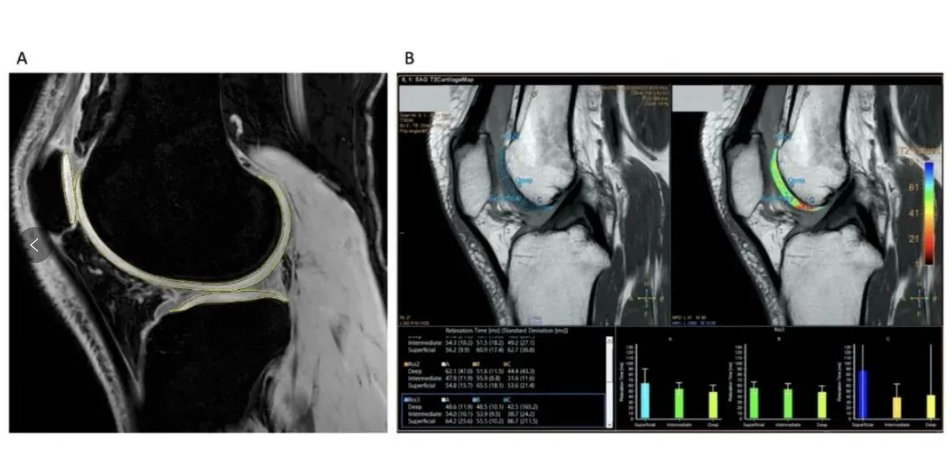
△定量MRI分析软骨变化
总的来说,“该项研究表明,间充质干细胞治疗膝骨关节炎安全有效,这项疗法能改善关节功能,减轻疼痛程度,并有可能阻止骨关节炎的进展。”首席研究员朱利安弗赖塔格如此总结道。“有望延迟或防止关节置换手术,改变我们未来的医疗方式。”
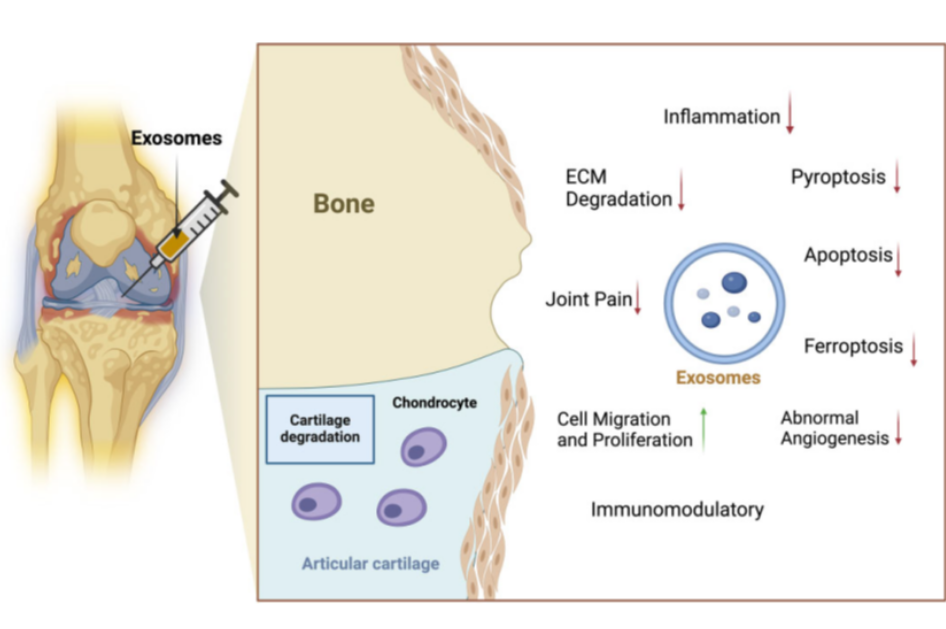
从过去单纯依赖 “药物缓解疼痛” 的传统模式,大步跨越到如今直击病痛根源的 “细胞根源治疗” 时代,干细胞正以颠覆性的力量革新着骨关节炎(OA)的治疗格局。可以预见,随着临床实践的不断深入,海量数据持续累积,内容愈发丰富详实。在未来 5 到 10 年的时间里,这片充满希望的领域有望实现华丽转身,从“高端小众方案”,蜕变成为广大民众触手可及的 “普惠医疗” 福祉。届时,将有亿万饱受病痛折磨的患者从中受益,成功挣脱病痛的枷锁,重新拥抱健康体魄,重拾生活的充沛活力 。